Ещё не поздно: насколько достоверен анализ на АМГ?
В мире женского здоровья — новая мода. Всё чаще тех, кто ещё не выполнил свой план по деторождению, а года идут, отправляют делать анализ на антимюллеров гормон (АМГ) — он вроде бы должен показать, остались ли ещё пригодные к зачатию яйцеклетки. Имеет ли это смысл? И как вообще современная медицина помогает тем, кто решился на беременность уже не очень молодым?
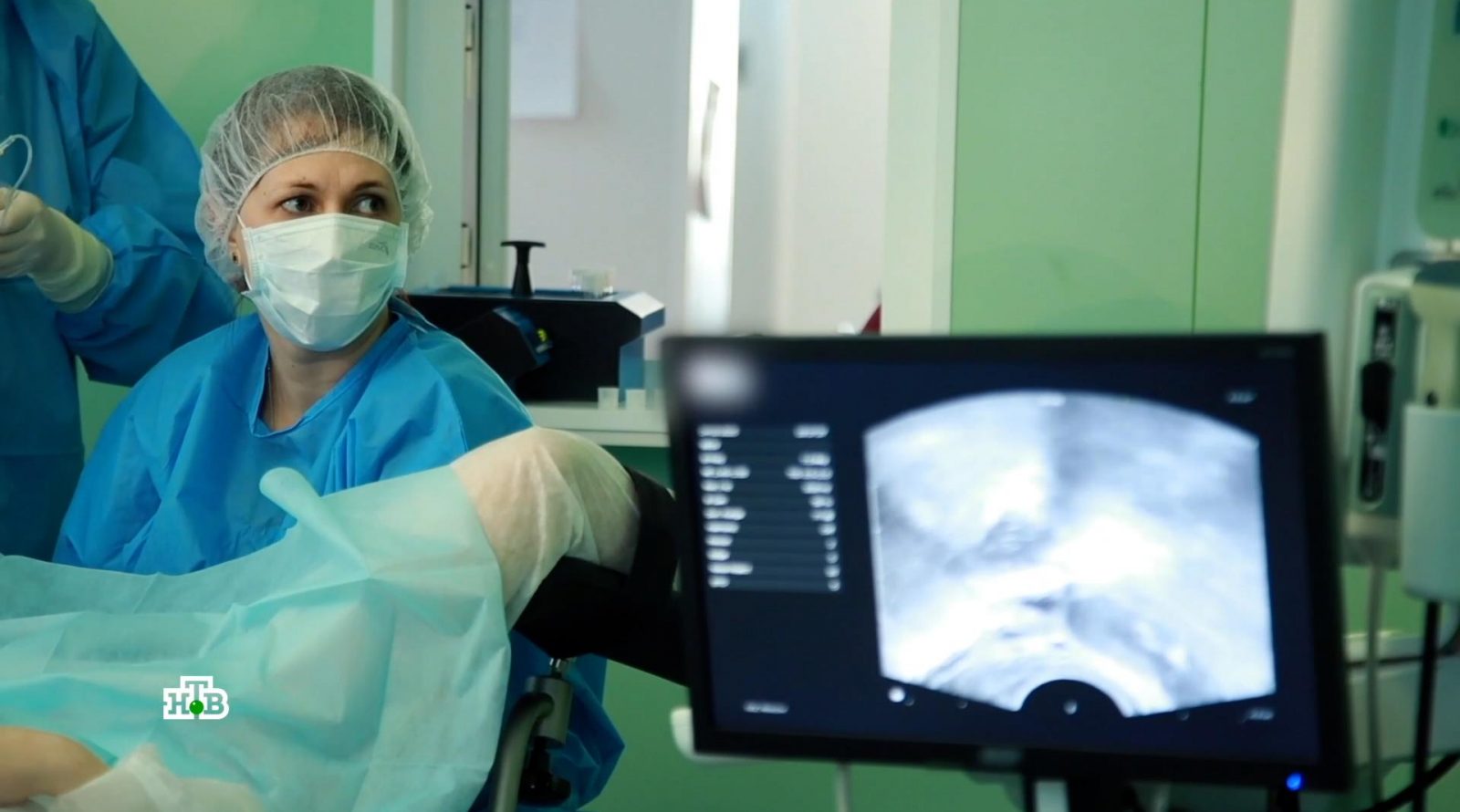
Наш корреспондент Лена Рубцова получила плохую весть, просто пройдя диагностику по городской программе. Недавно она и ещё около миллиона москвичек в возрасте от 18 до 39 лет получили приглашение бесплатно сдать анализ на антимюллеров гормон, сокращенно АМГ. Заместитель главного врача 52 городской больницы, главный внештатный специалист по гинекологии ДЗМ Вера Коренная объясняет, что если сегодня узнать о том, что вот этот параметр в организме несколько ниже, чем хотелось бы, возможно, решит женщина немножко перестроить траекторию своей жизни.
Диагноз «бесплодие» — приговор ли это? И можно ли его ставить только по одному анализу? Вообще, с возрастом шансы забеременеть сильно снижаются. За последние 20 лет врачи на 30 с лишним процентов чаще стали писать такое в медицинских картах у женщин. И основная причина — это возрастные изменения. По словам главного врача клиники репродукции и генетики Елены Артамоновой, если женщина живёт, не используя какие-то методы контрацепции, то с 20-ти до 25-ти лет в течение года она может забеременеть в 80%. С 25-ти до 30-ти – это приблизительно 50 %. С 30-ти до 35-ти снижается до 15%.
И по АМГ врачи оценивают, упрощённо говоря, «материнский потенциал». На момент рождения у каждой девочки уже есть запас в среднем около 2 000 000 фолликулов (будущих яйцеклеток), там и вырабатывается антимюллеров гормон, который стимулирует их созревание. В течение жизни каждый месяц количество фолликулов постепенно убывает, снижается и уровень гормона. Для каждого возраста — своя норма. Но, чтобы женщина смогла с высокой вероятностью стать мамой, показатель, как считается, должен быть выше 1,2 нанограммов на миллилитр. У Лены гораздо меньше, и в её случае это стало следствием операции, сделанной по поводу эндометриоза — болезни, при которой клетки, выстилающие матку, разрастаются за её пределы.
Речь идёт о частой патологии, когда клетки, выстилающие матку, разрастаются за её пределы. Эндометриоз нередко становится причиной бесплодия, но и операция по его устранению приводит к падению числа фолликулов и уровня АМГ. Вызвать преждевременное истощение запаса яйцеклеток могут ещё и ожирение, курение, недостаток витамина D. Поэтому тест на АМГ может быть хорошим стартом. Но это только начало, повод для полноценного обследования.
Доцент кафедры акушерства и гинекологии РМАНПО, заместитель главного врача 52 городской больницы, главный внештатный специалист по гинекологии ДЗМ Вера Коренная рассказывает, что специалистам нужен был универсальный маркёр, и АМГ в этом смысле подошёл идеально. Он сдаётся в любой день цикла менструального, не зависит от того, какие препараты женщина принимает параллельно. АМГ не может в одном месяце иметь один показатель, а в другом месяце принципиально отличаться.
Возможны, правда, небольшие колебания при отмене гормональных препаратов. Интересно, что в сети также обсуждают методы повышения этого гормона — предлагают, например, иглоукалывание, стоимость одной процедуры от 11 000 рублей. Но наука говорит, что верить в такое не стоит. Врач – акушер-гинеколог Георгий Монопьянц поясняет, что учитывая то, что происходит запрограммированная гибель фолликулов, восстановлению они не подлежат, соответственно, овариальный резерв, никакими способами современными восстановить пока невозможно.
А ещё некоторые зря радуются, получив анализ с высоким показателем АМГ. Цифра более 7 может говорить о поликистозе яичников (когда фолликулов много, но они не способны дозреть) или даже об онкологии. Паниковать из-за низких показателей тоже не надо.
Поэтому оценку результатов всегда надо доверять специалисту. А контролировать уровень АМГ врачи рекомендуют каждый год, начиная с 25 лет. По словам главного врача клиники репродукции и генетики Елены Артамоновой, если это женщина до 35-ти лет, то говорим о растущих фолликулах. А если это женщина после 35-ти лет и старше, то это спящие фолликулы. Поэтому одни и те же показатели в разных возрастных группах по-разному говорят о состоянии фертильности.
При резком снижении или при цифрах, говорящих о рисках бесплодия, специалисты предложат сохранить яйцеклетки бесплатно с помощью заморозки на 2 года или пройти процедуру ЭКО — оплодотворения в пробирке. Создать запас хотела и наша коллега Лена, но тут её ждало новое препятствие — показатели оказались слишком низкими. Оказывается, чтобы получить бесплатную помощь по программе, женщина должна иметь цифру не ниже 1,2.
По словам доцента кафедры акушерства и гинекологии РМАНПО, заместителя главного врача 52 городской больницы, главного внештатного специалиста по гинекологии ДЗМ Веры Коренной, когда вероятность наступление беременности крайне низкая, просто государство распределяет свои финансы таким образом, чтобы смочь обеспечить по ОМС ЭКО тех женщин, у которых беременность наступит однозначно.
Правила составлены, вроде бы, рационально. Но доктора уверены, что систему помощи при бесплодии ещё есть куда дорабатывать. По мнению врача-психиатра, психотерапевта Тимура Талиева, в эту программу должен быть включён психолог. Тут же подключается идея, что а, теперь женщина в принципе не станет мамой, значит, всё, можно поставить на себе какой-то крест. Если ей не объяснят, и не расскажут, как это вообще работает и, что, например, не попадая даже в эту категорию, это не делает её какой-то биологически непригодной, как и психически.
Лена решила не сдаваться и обратилась в частную клинику. Манипуляция по извлечению и заморозке клеток вместе с гормональной стимуляцией стоит около 200 000 рублей. И при низких показателях АМГ может понадобиться несколько хирургических вмешательств. И шанс есть даже у женщин, чей уровень АМГ не определяется вовсе, то есть уже наступила менопауза.
Врач – акушер-гинеколог, репродуктолог, заведующая отделением ВРТ клиники репродукции и генетики Оксана Лобода говорит, что даже когда менструация прекратилась, в течение 5 лет можно предпринять ряд мер для того, чтобы вернуть цикл и попытаться запланировать беременность и её получить. Но решение об этом всегда принимается группой врачей, это заседание врачебной комиссии с обсуждением рисков
Благодаря современным технологиям мамой теперь можно стать в довольно позднем возрасте. Фигуристка Маргарита Дробязко недавно родила своего первенца в 52 года, а актриса Марина Федункив — в 53. Многие звёзды заморозили клетки на будущее — например, Наташа Королёва и Анна Семенович. А ведь когда-то девушек уже в 24 года называли старородящими! Ныне Минздрав запретил этот термин и ввёл новый — «первородящие старшего возраста» для женщин после 35 лет. Число россиянок, готовых впервые стать мамами в этом возрасте, выросло за 20 лет в 4 раза, а на второго малыша многие решаются уже после 40. У стоматолога Ольги две дочки — одна появилась на свет во время её студенчества в 21 год, а вторая — через 20 лет, в 41.
Психологическая и социальная зрелость мамы — главный плюс позднего материнства. Но есть и много рисков. У эмбриона в такой ситуации выше вероятность развития хромосомной аномалии, например, синдрома Дауна, а у мамы — угроза сахарного диабета и обострения хронических заболеваний. У Ольги, например, сразу после вторых родов вдруг обнаружили рак. Началось всё с проблем с анестезией.
Врачи склоняются к тому, что рак груди у Ольги начался ещё до беременности. А уже во время неё произошло стремительное развитие опухоли. По оценке американских учёных, те, кто решается на первые роды после 35, подвергаются на 60% большему риску онкозаболевания, чем в 18 лет. Всему виной гормоны, которые вырабатываются в яичниках вне беременности. По словам врача–акушера-гинеколога Георгия Монопьянца, чем позже наступление беременности, тем больше у женщины был период, когда эстрогены в яичниках вырабатывались в большом количестве. Соответственно, чем больше за жизнь была стимуляция эстрогенами, тем больше рисков рака молочной железы.
К счастью, за 2 года лечения Ольга не просто победила рак, но и смогла почти полностью восстановить осанку. Сейчас она снова ходит на работу, занимается семьёй и в том числе маленькой дочкой Элиёй. И наш корреспондент Лена тоже не теряет надежды — она прошла первую операцию по заморозке яйцеклеток, впереди ещё несколько. Они должны помочь ей стать мамой в будущем.
Благодаря современной медицине возможны самые разные чудеса. Главное — помогать прогрессу тем, что регулярно ходить к гинекологу, сдавать положенные анализы и вообще внимательно относиться к здоровью. Которое, вообще-то, штука хрупкая и не всегда поддающаяся коррекции.
Благодарим за помощь в подготовке выпуска:
- Центр репродуктивной медицины и коллектив клиники NGC (NEXT GENERATION CLINIC) за активную позицию, консультацию и поддержку в создании выпуска. Лично главного врача клиники Артамонову Елену Александровну за профессионализм и неравнодушие к каждому, кто хочет исполнить мечту о родительстве. А также большая благодарность акушеру-гинекологу и репродуктологу Лободе Оксане Анатольевне за участие в сюжете и интервью и чуткий подход к пациентам. В клинике репродукции NGC воплощаются достижения современной науки: мировой опыт лечения женского и мужского бесплодия, новейшие разработки в области пренатальной диагностики, генетики, репродуктологии;
- Медицинский центр «Атлас» и лично врача акушера-гинеколога, специалиста по репродуктивному здоровью Георгия Монопьянца и психотерапевта Тимура Талиева за интервью, в котором мы смогли разобрать основные аргументы в пользу отсроченного материнства;
- Департамент здравоохранения за содействие при создании сюжета и подготовку материала, и лично врача акушера-гинеколога, к.м.н. Вере Вячеславовне за интервью;
- Проект Московской медицины «Стану мамой» помогает женщинам подготовиться к материнству на каждом этапе. Подробнее о проекте: https://deti.mosgorzdrav.ru;
- Ольгу Вильгельм за участие сюжете, за то что поделилась своей невероятной и непростой историей. Опыт и жизненная энергия Ольги вдохновляет и мы желаем ей крепкого здоровья!
Полный выпуск «Чуда техники с Сергеем Малозёмовым» от 13 апреля доступен по ссылке
Все полные выпуски программы «Чудо техники» находятся здесь
 1
1
 0
0
 0
0
 0
0
 0
0